Bizony a molekuláris genetikai folyamatok közt is találunk olyat, amire metaforaként azt a legtalálóbb mondani: a fagyi visszanyal.
Jól ismert, hogy a különböző hatásmechanizmusú antibiotikumok elterjedésével a baktériumok ezekre a hatóanyagokra egyre inkább ellenállóvá, rezisztenssé váltak. Sőt, több helyen lehetett már olvasni ún. multidrog-rezisztenciát mutató szuperbaktériumokról, amiket az sem zavartatja, ha az egykoron legelvetemültebbnek számító antibiotikum-kombókkal találják szembe magukat.
Ami viszont már jóval kevésbé köztudott, hogy a baktériumok milyen molekuláris változásokon is mennek keresztül több nemzedéken keresztül ahhoz, hogy csemetéik túlélőbbek legyenek elődeiknél.
Ahány féle antibiotikum-csoport, annyiféle hatásmechanizmus, mindnek a bemutatása jóval meghaladná egy blogposzt kereteit, így most csak az egyikre térek ki, a legismertebb antibiotikum ellen kialakuló rezisztenciáról írok.
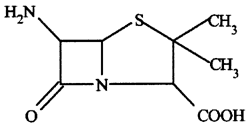 A legkorábban felfedezett, egyes irodalmi források szerint csak a második világháború táján több, mint 150-160 tonna (!!) mennyiségben legyártott pencillin és a most használt penicillin kifejezés alatt valójában egy igen népes vegyületcsoportot értünk, ezen vegyületek közös tulajdonsága a szerkezetükben megtalálható amino-penicillánsav csoport, aminek a tényleges antibakteriális hatás tulajdonítható.
A legkorábban felfedezett, egyes irodalmi források szerint csak a második világháború táján több, mint 150-160 tonna (!!) mennyiségben legyártott pencillin és a most használt penicillin kifejezés alatt valójában egy igen népes vegyületcsoportot értünk, ezen vegyületek közös tulajdonsága a szerkezetükben megtalálható amino-penicillánsav csoport, aminek a tényleges antibakteriális hatás tulajdonítható.
A penicillin hatásmechanizmusát tekintve az ún. béta-laktám antibiotikumok közé tartozik.
Miután egy béta-laktám típusú antibiotikum a baktérium belsejébe jutott, megakadályozza a baktérium azon enzimjeinek működését, amik bizonyos baktériumok döntően peptidoglikán anyagú sejtfalának kialakításához szükségesek. Így a folyamat eredményeként a baktérium sejtfala nem tud szabályosan kialakulni, aminek következtében a baktérium bánatában egy kapcsolt folyamat során autolizineket, azaz önmagát a baktériumot felemésztő enzimeket aktivál, amivel be is következik a molekuláris szintű baktérium-kamikaze. Értelemszerűen a penicillin, ahogy a béta-laktám támadáspontú hatóanyagok többi tagja is, csak olyan baktériumok esetén hatásos, amiknek a patogenitása és immunrendszerrel szemben való ellenálló képessége a peptidoglikán sejtfaltól is függ.
A baktériumok viszont néhány évtizednyi, mondhatni „mikroevolúciós” folyamat során olyan mutációkon mentek keresztül, amik hatására bizonyos génjeik képesek a béta-laktám-típusú antibiotikumokat inaktiválni. Ilyen baktérium-géneket kimutattak baktérium-kromoszómákban illetve a baktériumban a teljes baktérium osztódása nélkül, a baktérium belsejében önmagukban felszaporodni képes ún. plazmidokban, amik apró, gyűrű alakba zárt DNS-részletek és nem feltétlenül öröklődnek át egyik baktérium generációról a másikra.
Miről is van szó, miben áll a rezisztencia kialakulásának lényege molekuláris szinten?
(1) a penicilinek elterjedésével a baktériumok evolúciójuk során versenyt futottak az antibiotikumokkal, csak éppen gyorsabban, mint ahogy azt korábban sejteni lehetett volna. Így például olyan gének jelentek meg bennük, amik a pencillinek tényleges hatásáért felelős amino-penicillánsav egyik gyűrűjét felvágják, így inaktiválják a hatóanyagot. A evolúció persze szorgosabb volt ezen a téren, mint ahogy azt bárki gondolná: már jóval több, mint 200 gént azonosítottak, amik kifejeződésekor béta-laktamáz aktivitású enzim jelenik meg. És ez még csak az egyik típusú mechanizmus egy adott hatóanyag típusra!
(2) Ismét más, a baktériumokban újonnan megjelenő gének olyan enzimeket kódolnak, amik az amino-penicillánsav gyűrűt nem hasítják el ugyan, viszont megfogják a teljes antibiotikumot, majd olyan konformáció változást /*szerkezetbeli változást*/ hoznak bennük létre, amik ilyen módon teszik lehetetlenné az antibiotikum működését.
(3) A poszt első felében azzal kezdtem, hogy az antibiotikumoknak a baktériumsejtek belsejébe kell jutniuk azért, hogy hatásukat kifejthessék. Hát persze, hogy ezt a trükköt is kihasználja a baktériumok evolúciója olyan módon, hogy megváltoztatják a baktériumok sejtfalának antibiotikummal szembeni áteresztő képességét, ún. permeabilitását.
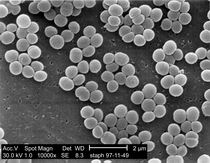
A pencililin széles körben eredetileg Staphyllococcus törzsek ellen vetették be. Ennek röpke néhány évtizedes evolúciós vonatkozású eredménye az lett, hogy a egy-egy betegben elszigetelten kialakul fertőzéseknél ezen törzsek rezisztenciája 80-90%-os, míg kórházakban előforduló baktériumokban 95-99%-os. (Az utóbbi adatot egyik könyvemből puskáztam ki, azóta már változhatott a helyzet, de a lényeg ugyanaz. )
Későbbi posztokban más kórokozók, más támadáspontú vegyületek és más molekuláris szintű védekezési mechanizmusok megjelenéséről is beszámolok majd.